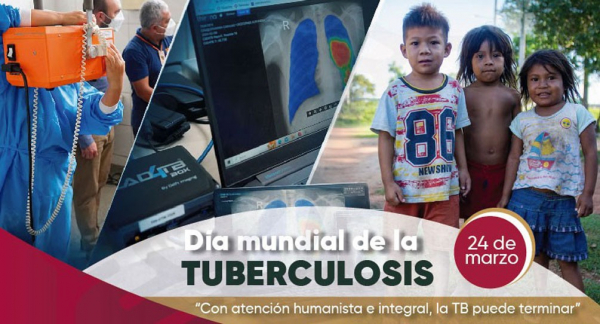
Prevención
Modificado: Jueves, 08 Enero 2026
Enchiladas rellenas de requesón o pollo
Modificado: Jueves, 08 Enero 2026
Panques de zanahoria
Modificado: Jueves, 08 Enero 2026
Panques de avena
Modificado: Jueves, 08 Enero 2026
Baguet a la plancha
Modificado: Jueves, 08 Enero 2026
Sándwich de atún
Modificado: Jueves, 08 Enero 2026
Tacos de soya/estilo pastor
Modificado: Jueves, 08 Enero 2026
Tortitas de avena con brócoli/ zanahoria
Modificado: Jueves, 08 Enero 2026
Ensalada de manzana, zanahoria y piña
Modificado: Jueves, 08 Enero 2026
Yogurt natural/griego con semillas o frutos rojos
Modificado: Jueves, 08 Enero 2026
Cereal de avena con manzana
Modificado: Jueves, 08 Enero 2026
Taquitos dorados rellenos de pollo o requesón
Modificado: Jueves, 08 Enero 2026
Panque de plátano con avena
Página 1 de 12